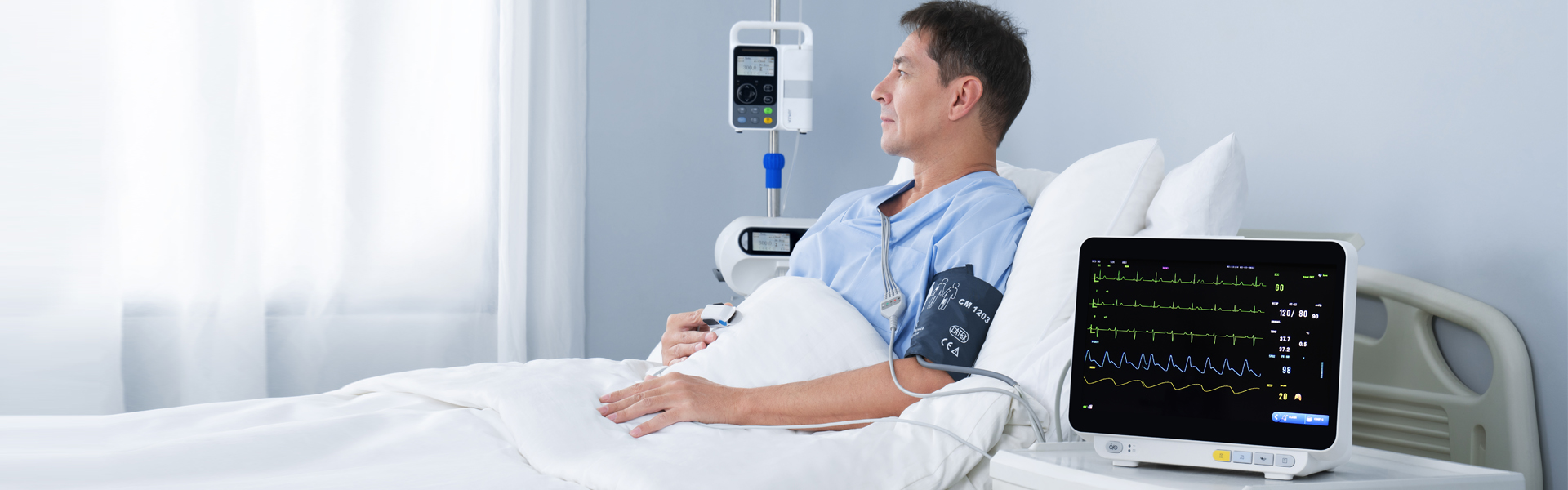
เครื่องตรวจวัดพารามิเตอร์หลายตัวให้ข้อมูลสำคัญแก่ผู้ป่วยทางการแพทย์เพื่อการวินิจฉัยและติดตามอาการทางคลินิก โดยสามารถตรวจจับสัญญาณคลื่นไฟฟ้าหัวใจ อัตราการเต้นของหัวใจ ความอิ่มตัวของออกซิเจนในเลือด ความดันโลหิต ความถี่ในการหายใจ อุณหภูมิ และพารามิเตอร์สำคัญอื่นๆ ได้แบบเรียลไทม์ จึงเป็นอุปกรณ์สำคัญสำหรับการติดตามสัญญาณชีพของผู้ป่วยยองเกอร์ต่อไปนี้จะเป็นการแนะนำโดยย่อเกี่ยวกับปัญหาและข้อผิดพลาดทั่วไปที่อาจเกิดขึ้นระหว่างการใช้งานมอนิเตอร์แบบหลายพารามิเตอร์สำหรับคำถามเฉพาะเจาะจง สามารถสอบถามได้ทางฝ่ายบริการลูกค้าออนไลน์
1. ความแตกต่างระหว่างตัวนำไฟฟ้าหัวใจแบบ 3 ลีดและแบบ 5 ลีดคืออะไร?
A: เครื่องตรวจคลื่นไฟฟ้าหัวใจแบบ 3 ลีด สามารถบันทึกได้เฉพาะลีดที่ I, II, III เท่านั้น ในขณะที่เครื่องตรวจคลื่นไฟฟ้าหัวใจแบบ 5 ลีด สามารถบันทึกได้ลีดที่ I, II, III, AVR, AVF, AVL, V
เพื่อให้การเชื่อมต่อทำได้รวดเร็ว เราจึงใช้วิธีการทำเครื่องหมายสีเพื่อติดอิเล็กโทรดในตำแหน่งที่ตรงกันได้อย่างรวดเร็ว สายนำไฟฟ้าหัวใจแบบ 3 ลีดจะมีสีแดง เหลือง เขียว หรือ ขาว ดำ แดง ส่วนสายนำไฟฟ้าหัวใจแบบ 5 ลีดจะมีสีขาว ดำ แดง เขียว และน้ำตาล โดยสายนำไฟฟ้าที่มีสีเดียวกันของสองเส้นจะถูกวางไว้ในตำแหน่งอิเล็กโทรดที่แตกต่างกัน การใช้ตัวย่อ RA, LA, RL, LL, C ในการระบุตำแหน่งจะมีความน่าเชื่อถือมากกว่าการจำสี
2. เหตุใดจึงแนะนำให้สวมปลอกนิ้ววัดระดับออกซิเจนก่อน?
เนื่องจากการสวมหน้ากากวัดออกซิเจนที่นิ้วนั้นเร็วกว่าการต่อสาย ECG มาก จึงสามารถตรวจสอบอัตราการเต้นของหัวใจและระดับออกซิเจนในเลือดของผู้ป่วยได้ในเวลาที่สั้นที่สุด ทำให้บุคลากรทางการแพทย์สามารถประเมินอาการพื้นฐานที่สุดของผู้ป่วยได้อย่างรวดเร็ว
3. สามารถสวมปลอกนิ้ววัดออกซิเจนและปลอกแขนวัดความดันโลหิตไว้ที่แขนข้างเดียวกันได้หรือไม่?
การวัดความดันโลหิตจะไปปิดกั้นและส่งผลกระทบต่อการไหลเวียนของเลือดแดง ทำให้การตรวจวัดความอิ่มตัวของออกซิเจนในเลือดไม่แม่นยำ ดังนั้นจึงไม่แนะนำให้สวมปลอกนิ้ววัดความอิ่มตัวของออกซิเจนและปลอกแขนของเครื่องวัดความดันโลหิตอัตโนมัติที่แขนข้างเดียวกันในทางคลินิก
4. ควรเปลี่ยนอิเล็กโทรดหรือไม่เมื่อผู้ป่วยได้รับการรักษาอย่างต่อเนื่องคลื่นไฟฟ้าหัวใจ (ECG)การติดตามตรวจสอบ?
จำเป็นต้องเปลี่ยนแผ่นอิเล็กโทรด หากติดแผ่นอิเล็กโทรดไว้บนบริเวณเดิมเป็นเวลานานจะทำให้เกิดผื่นและตุ่มพอง ดังนั้นควรตรวจสอบผิวหนังบ่อยๆ แม้ว่าผิวหนังจะยังไม่เสียหาย ก็ควรเปลี่ยนแผ่นอิเล็กโทรดและบริเวณที่ติดทุกๆ 3-4 วัน เพื่อป้องกันความเสียหายต่อผิวหนัง
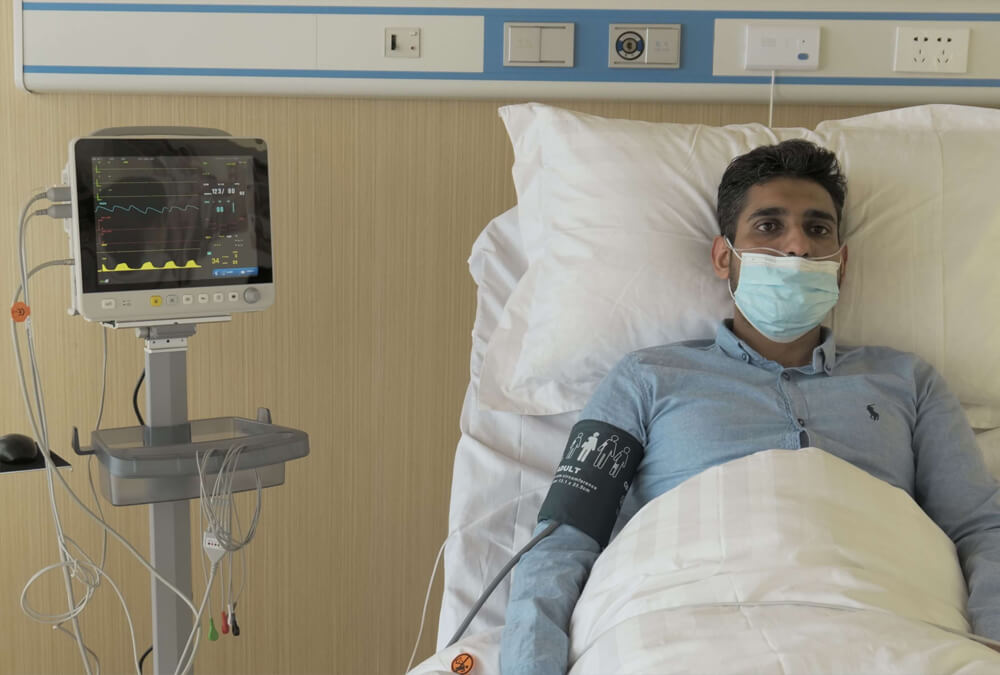
5. เราควรให้ความสนใจอะไรบ้างในการตรวจวัดความดันโลหิตแบบไม่รุกราน?
(1) ควรระมัดระวังในการหลีกเลี่ยงการตรวจวัดความดันโลหิตในผู้ป่วยที่มีแผลภายใน อัมพาตครึ่งซีก แขนขาที่ได้รับการผ่าตัดมะเร็งเต้านมข้างเดียว แขนขาที่ได้รับการให้น้ำเกลือ และแขนขาที่มีอาการบวมน้ำและเลือดคั่ง รวมถึงผิวหนังที่เสียหาย นอกจากนี้ควรระมัดระวังในผู้ป่วยที่มีภาวะเลือดแข็งตัวผิดปกติและโรคเซลล์ลิบริฟอร์ม เพื่อหลีกเลี่ยงข้อพิพาททางการแพทย์ที่เกิดจากการวัดความดันโลหิต
(2) ควรเปลี่ยนส่วนที่ใช้วัดเป็นประจำ ผู้เชี่ยวชาญแนะนำให้เปลี่ยนทุก 4 ชั่วโมง หลีกเลี่ยงการวัดต่อเนื่องบนแขนขาข้างเดียว เพราะจะทำให้เกิดผื่นแดง ภาวะขาดเลือด และความเสียหายของเส้นประสาทในแขนขาที่เสียดสีกับปลอกรัด
(3) เมื่อทำการวัดความดันโลหิตในผู้ใหญ่ เด็ก และทารกแรกเกิด จำเป็นต้องให้ความสนใจกับการเลือกและการปรับสายรัดแขนและค่าความดัน เนื่องจากความดันที่ใช้กับผู้ใหญ่ในเด็กและทารกแรกเกิดอาจเป็นอันตรายต่อความปลอดภัยของเด็ก และเมื่อตั้งค่าอุปกรณ์ในทารกแรกเกิด อุปกรณ์จะไม่สามารถวัดความดันโลหิตของผู้ใหญ่ได้
6. จะตรวจจับการหายใจได้อย่างไรหากไม่มีโมดูลตรวจสอบการหายใจ?
การวัดการหายใจบนจอภาพอาศัยอิเล็กโทรดคลื่นไฟฟ้าหัวใจในการตรวจจับการเปลี่ยนแปลงของความต้านทานในทรวงอกและแสดงรูปคลื่นและข้อมูลการหายใจ เนื่องจากอิเล็กโทรดด้านล่างซ้ายและด้านบนขวาเป็นอิเล็กโทรดที่ไวต่อการหายใจ การวางตำแหน่งจึงมีความสำคัญ ควรวางอิเล็กโทรดทั้งสองในแนวทแยงให้มากที่สุดเท่าที่จะเป็นไปได้เพื่อให้ได้คลื่นการหายใจที่ดีที่สุด หากผู้ป่วยหายใจโดยใช้หน้าท้องเป็นหลัก ควรติดอิเล็กโทรดด้านล่างซ้ายไว้ที่ด้านซ้ายซึ่งเป็นบริเวณที่มีการเคลื่อนไหวของหน้าท้องชัดเจนที่สุด
7. จะตั้งค่าช่วงเวลาการแจ้งเตือนสำหรับแต่ละพารามิเตอร์ได้อย่างไร?
หลักการตั้งค่าสัญญาณเตือน: เพื่อความปลอดภัยของผู้ป่วย ลดการรบกวนจากเสียงรบกวนให้น้อยที่สุด ไม่อนุญาตให้ปิดฟังก์ชันสัญญาณเตือน ยกเว้นในกรณีที่ปิดชั่วคราวเพื่อช่วยเหลือผู้ป่วย ช่วงสัญญาณเตือนไม่ควรตั้งค่าอยู่ในช่วงปกติ แต่ควรอยู่ในช่วงที่ปลอดภัย
พารามิเตอร์การแจ้งเตือน: อัตราการเต้นของหัวใจสูงกว่าหรือต่ำกว่าอัตราการเต้นของหัวใจปกติ 30%; ความดันโลหิตตั้งค่าตามคำแนะนำทางการแพทย์ สภาพของผู้ป่วย และความดันโลหิตพื้นฐาน; ความอิ่มตัวของออกซิเจนตั้งค่าตามสภาพของผู้ป่วย; ระดับเสียงเตือนต้องได้ยินในระยะการทำงานของพยาบาล; ควรปรับช่วงการเตือนได้ตลอดเวลาตามสถานการณ์และตรวจสอบอย่างน้อยหนึ่งครั้งต่อกะ
8. อะไรคือสาเหตุที่ทำให้กราฟคลื่นไฟฟ้าหัวใจ (ECG) แสดงความผิดปกติ?
1. ขั้วไฟฟ้าไม่ได้ติดแน่น: หน้าจอแสดงว่าสายนำไฟฟ้าหลุด ซึ่งเกิดจากขั้วไฟฟ้าไม่ได้ติดแน่น หรือขั้วไฟฟ้าหลุดเนื่องจากการเคลื่อนไหวของผู้ป่วย
2. เหงื่อและสิ่งสกปรก: ผู้ป่วยมีเหงื่อออกหรือผิวหนังไม่สะอาด ทำให้การนำไฟฟ้าเป็นไปได้ยาก ส่งผลให้การสัมผัสกับขั้วไฟฟ้าไม่ดี
3. ปัญหาด้านคุณภาพของขั้วไฟฟ้าหัวใจ: ขั้วไฟฟ้าบางส่วนถูกเก็บรักษาไม่ถูกต้อง หมดอายุ หรือเสื่อมสภาพ
4. ข้อบกพร่องของสายเคเบิล: สายเคเบิลเสื่อมสภาพหรือชำรุด
6. วางขั้วไฟฟ้าไม่ถูกต้อง
7. สายเคเบิลที่เชื่อมต่อกับบอร์ด ECG หรือบอร์ดควบคุมหลัก หรือแผงควบคุมหลักชำรุด
8. ไม่ต่อสายดิน: สายดินมีบทบาทสำคัญมากในการแสดงผลคลื่นสัญญาณอย่างปกติ การไม่ต่อสายดินก็เป็นปัจจัยหนึ่งที่ทำให้คลื่นสัญญาณแสดงผลผิดปกติ
9. ไม่มีรูปคลื่นแสดงผลบนจอภาพ:
1. ตรวจสอบ:
ประการแรก ตรวจสอบว่าติดอิเล็กโทรดอย่างถูกต้องหรือไม่ ตรวจสอบตำแหน่งของอิเล็กโทรดหัวใจ คุณภาพของอิเล็กโทรดหัวใจ และตรวจสอบว่ามีปัญหาเกี่ยวกับสายไฟหรือไม่ โดยพิจารณาจากความติดแน่นและคุณภาพของอิเล็กโทรด ตรวจสอบว่าขั้นตอนการเชื่อมต่อถูกต้องหรือไม่ และตรวจสอบว่าโหมดสายไฟของผู้ใช้งานเชื่อมต่อตามวิธีการเชื่อมต่อของเครื่องตรวจคลื่นไฟฟ้าหัวใจหรือไม่ เพื่อหลีกเลี่ยงวิธีการเชื่อมต่อแบบง่ายๆ ที่เชื่อมต่อห้าจุดแต่เชื่อมต่อเพียงสามจุด
หากสายสัญญาณ ECG ยังไม่กลับมาทำงานหลังจากแก้ไขข้อผิดพลาดแล้ว อาจเป็นเพราะสายสัญญาณ ECG บนแผงซ็อกเก็ตพารามิเตอร์สัมผัสไม่ดี หรือสายเชื่อมต่อหรือแผงควบคุมหลักระหว่างแผง ECG กับแผงควบคุมหลักมีปัญหา
2. รีวิว:
1. ตรวจสอบส่วนภายนอกทั้งหมดของอุปกรณ์วัดการนำไฟฟ้าหัวใจ (สายต่อสาม/ห้าเส้นที่สัมผัสกับร่างกายมนุษย์ควรนำไฟฟ้าไปยังขาเสียบสาม/ห้าขาที่เกี่ยวข้องบนปลั๊ก ECG ได้ หากความต้านทานเป็นอนันต์ ควรเปลี่ยนสายนำไฟฟ้า) วิธีการ: ถอดสายวัดการนำไฟฟ้าหัวใจออก จัดตำแหน่งพื้นผิวนูนของปลั๊กสายนำไฟฟ้าให้ตรงกับร่องของแจ็ค "การวัดการนำไฟฟ้าหัวใจ" บนแผงด้านหน้าของคอมพิวเตอร์หลัก
2. ลองเปลี่ยนสาย ECG นี้กับเครื่องอื่นเพื่อตรวจสอบว่าสาย ECG เสีย สายเสื่อมสภาพ หรือขั้วต่อเสียหายหรือไม่
3. หากช่องแสดงคลื่นไฟฟ้าหัวใจ (ECG) แสดงข้อความ "ไม่ได้รับสัญญาณ" แสดงว่ามีปัญหาในการสื่อสารระหว่างโมดูลวัดคลื่นไฟฟ้าหัวใจกับเครื่องหลัก หากข้อความนี้ยังคงแสดงอยู่หลังจากปิดเครื่องและเปิดเครื่องใหม่แล้ว คุณต้องติดต่อผู้จำหน่าย
3. ตรวจสอบ:
1. ขั้นตอนการเชื่อมต่อต้องถูกต้อง:
ก. เช็ดทรายลงบน 5 ตำแหน่งเฉพาะบนร่างกายมนุษย์ที่ติดกับอิเล็กโทรด จากนั้นใช้เอทานอล 75% ทำความสะอาดพื้นผิวบริเวณที่จะทำการวัด เพื่อขจัดคราบไขมันและเหงื่อบนผิวหนัง และป้องกันการสัมผัสที่ไม่ดีกับอิเล็กโทรด
B. ต่อหัวอิเล็กโทรดของสายวัดการนำไฟฟ้าของหัวใจเข้ากับอิเล็กโทรดตัวบนสุดของอิเล็กโทรดทั้ง 5 ตัว
ค. หลังจากเอทานอลระเหยหมดไปแล้ว ให้ติดอิเล็กโทรดทั้ง 5 ตัวลงในตำแหน่งที่กำหนดหลังจากทำความสะอาดแล้ว เพื่อให้อิเล็กโทรดสัมผัสกันได้อย่างมั่นคงและไม่หลุดออก
2. การประชาสัมพันธ์และการให้ความรู้แก่ผู้ป่วยและครอบครัว: แจ้งให้ผู้ป่วยและบุคลากรทางการแพทย์ทราบว่าห้ามดึงสายอิเล็กโทรดและสายนำไฟฟ้า และห้ามติดตั้งหรือปรับเครื่องตรวจวัดโดยไม่ได้รับอนุญาต ซึ่งอาจทำให้เครื่องเสียหายได้ ผู้ป่วยและสมาชิกในครอบครัวบางคนอาจมีความรู้สึกผูกพันและพึ่งพาเครื่องตรวจวัด และการเปลี่ยนแปลงของเครื่องตรวจวัดอาจทำให้เกิดความวิตกกังวลและตื่นตระหนก บุคลากรทางการพยาบาลควรให้คำอธิบายที่เพียงพอและจำเป็น เพื่อหลีกเลี่ยงการรบกวนการทำงานปกติของพยาบาลและส่งผลกระทบต่อความสัมพันธ์ระหว่างพยาบาลกับผู้ป่วย
3. ควรใส่ใจกับการบำรุงรักษาเครื่องตรวจวัดเมื่อใช้งานเป็นเวลานาน อิเล็กโทรดอาจหลุดง่ายหลังจากใช้งานเป็นเวลานาน ซึ่งส่งผลต่อความแม่นยำและคุณภาพการตรวจวัด ควรเปลี่ยนใหม่ทุกๆ 3-4 ครั้ง ในขณะเดียวกัน ควรตรวจสอบและใส่ใจกับการทำความสะอาดและฆ่าเชื้อบริเวณที่สัมผัสกับเครื่องตรวจวัด โดยเฉพาะในช่วงฤดูร้อน
4. หากตรวจพบความผิดปกติร้ายแรงในอุปกรณ์ระหว่างการตรวจสอบและบำรุงรักษาโดยบุคลากรผู้เชี่ยวชาญ ควรขอให้บุคลากรห้องปฏิบัติการ ECG ผู้เชี่ยวชาญตรวจสอบและวินิจฉัย และให้บุคลากรผู้เชี่ยวชาญจากผู้ผลิตทำการบำรุงรักษา
5. เมื่อทำการเชื่อมต่อ ให้ต่อสายดินด้วย วิธีการ: ต่อปลายสายที่มีฉนวนทองแดงเข้ากับขั้วต่อสายดินที่แผงด้านหลังของเครื่องหลัก
วันที่โพสต์: 1 กรกฎาคม 2565